
A onicomicose, ou, como se chama popularmente, fungo das unhas, é un dano á placa ungueal e ás estruturas circundantes por unha infección fúngica. As uñas infectadas con fungos cambian de cor e transparencia, vólvense fráxiles, ásperas, engrosadas, escamosas e desmoronadas. Neste caso, o tecido debaixo ou preto da unha pode volverse vermello e inchado.
O fungo das unhas é unha condición moi común. Segundo as estatísticas, a onicomicose afecta entre o 8 e o 26, 9% da poboación en todo o mundo, e en Rusia o número de persoas con este diagnóstico varía entre 4, 5 e 15 millóns de persoas.
Normalmente, a onicomicose atópase en pacientes maiores de 40 anos. Ao mesmo tempo, non hai estatísticas uniformes sobre a frecuencia de aparición da enfermidade en homes e mulleres; as opinións dos autores difiren. En Rusia, o fungo das unhas atópase con máis frecuencia nos homes. Ao mesmo tempo, as mulleres teñen unha vez e media máis probabilidades de visitar un médico, quizais isto se explique por unha actitude máis atenta á saúde e á aparencia das uñas dos pés e das mans. As fotos poden parecer impactantes.
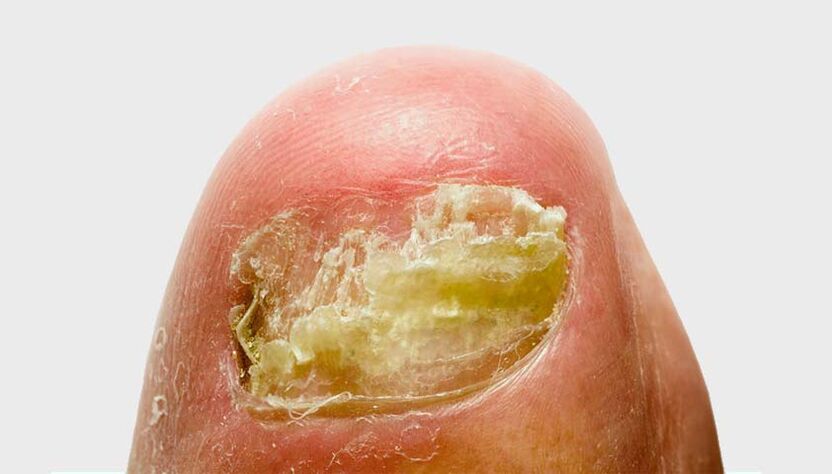
En aproximadamente o 80% dos casos, a enfermidade afecta ás uñas dos pés. Con menos frecuencia, a onicomicose afecta as uñas. Os investigadores identificaron factores que aumentan significativamente o risco de desenvolver onicomicose. Pódense dividir aproximadamente en dous grupos.
Factores de risco externos (esóxenos) para o desenvolvemento da onicomicose:
- lesións nas unhas;
- uso a longo prazo de zapatos axustados e non transpirables;
- permanecer nun clima quente e húmido.
Factores de risco internos (endóxenos) para o desenvolvemento da onicomicose:
- idade do paciente: a enfermidade é máis común en persoas maiores de 40 anos;
- sobrepeso;
- diminución da inmunidade;
- enfermidades asociadas: diabetes mellitus, enfermidade da tireóide, varices;
- pés planos e outras deformidades do pé;
- uso a longo prazo de certos medicamentos: antibióticos, citostáticos, corticoides.
O factor familiar xoga un papel especial na propagación da onicomicose. Segundo as estatísticas, o 55% dos pacientes tiñan antecedentes familiares de fungos nas unhas.
Pódese infectar coa onicomicose a través do contacto directo cunha persoa infectada, así como a través de artigos domésticos: roupa, zapatos, produtos de hixiene (toallas, toallas).
En lugares públicos, a infección ocorre principalmente en ximnasios, baños, saunas e piscinas. As escamas con fungos patóxenos acaban en chans, bancos, camiños e reixas. Os fungos en tales condicións seguen multiplicándose e pronto atopan novos hóspedes.

Os fungos que causan onicomicose reprodúcense ben en condicións de alta humidade. Ademais, podes contraer a onicomicose nun salón de manicura ou pedicura se o mestre non segue as regras de hixiene e esterilización dos instrumentos.
Causas da onicomicose
Coñécense unhas 50 especies de fungos que poden infectar a placa ungueal. Ao mesmo tempo, os dermatomicetos do xénero Trichophyton representan ata o 80-90% dos casos de onicomicose dos pés e ata o 36% da onicomicose das mans.
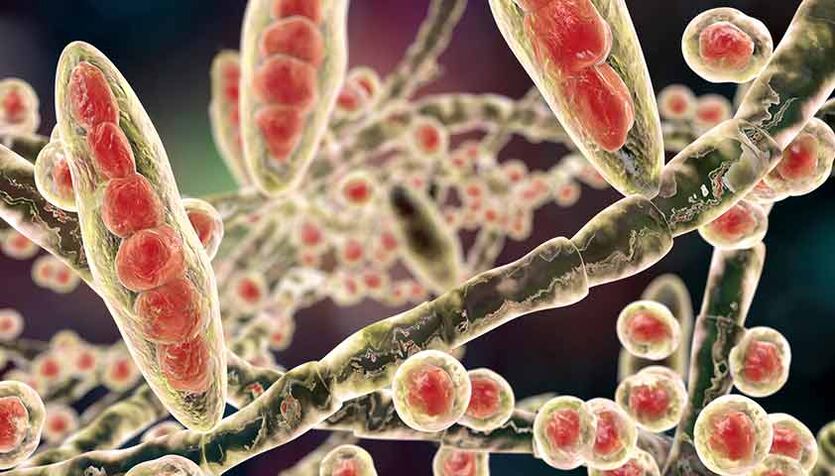
Os dermatomicetos son fungos microscópicos que atacan a pel, o cabelo e as uñas. Os segundos axentes causantes máis comúns da onicomicose son os lévedos do xénero Candida (candida). A candidiase das uñas ocorre nun 5-10% dos casos. Os axentes causantes menos comúns da onicomicose son os fungos de mofo - Aspergillus (Aspergillus), Fusarium (Fusarium), Scopulariopsis (Spoculariopsis).
Na práctica, a placa ungueal está danada por varios tipos de fungos á vez. Na maioría das veces, esta é unha combinación de dous tipos de dermatomicetos ou variacións de "dermatomicetos + levadura", "dermatomicetos + mofo". En aproximadamente o 10% dos casos, o paciente está infectado con tres ou máis tipos de fungos.
Tipos de onicomicose
Na dermatoloxía rusa, distínguense tres tipos de onicomicose, dependendo das manifestacións clínicas da enfermidade.
Principais tipos de onicomicose:
- normotrófico: a forma da placa ungueal non cambia, mentres que no grosor da uña son visibles as franxas esbrancuxadas e amareladas;
- hipertrófica: a placa ungueal engrosase notablemente, vólvese fráxil, con bordos irregulares;
- distrófica: a placa ungueal faise máis delgada e descállase do leito ungueal.
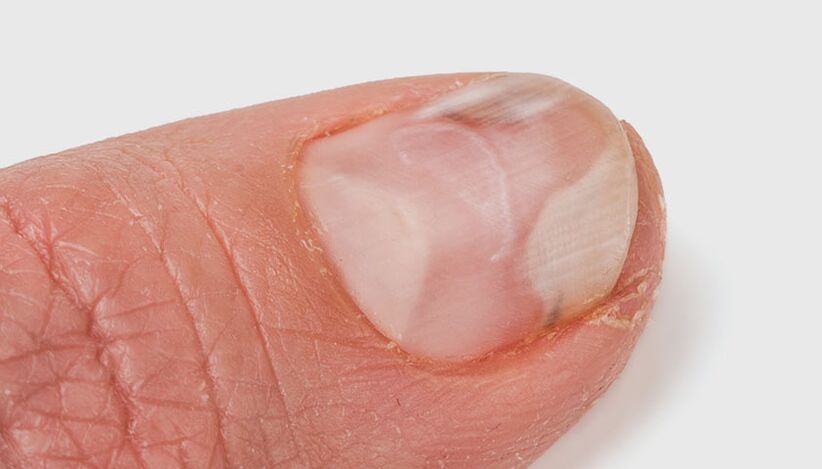
Dependendo de como se meteu o fungo na pel e nas uñas, hai catro tipos de onicomicose.
Tipos de onicomicose dependendo do lugar de penetración e propagación do fungo patóxeno na placa ungueal:
- branco superficial: o fungo coloniza a parte superior da placa ungueal. Na unha aparecen lesións esbrancuxadas. A medida que a infección se estende, a uña vólvese gris-marrón e comeza a desmoronarse;
- subungueal distal-lateral: o fungo penetra na pel na zona dos dobras da unha ou no bordo libre da unha. A placa ungueal engrosase, vólvese amarela, desmorona e despois afástase do leito ungueal;
- subungueal proximal: o fungo esténdese desde a pel e os pregamentos ungueais ata a placa ungueal e máis profundamente. Aparecen manchas na unha na zona do burato e no leito da unha. A placa ungueal despega;
- distrófica total: toda a placa ungueal está afectada. Parece moi engrosado e adquire unha cor amarela sucia. A superficie da unha vólvese irregular.
Unha vez na placa ungueal ou nas estruturas circundantes, a colonia de fungos comeza a crecer cara á matriz, a zona de crecemento, que está situada na parte traseira do leito ungueal. Crese que canto máis rápido medra a uña, máis efectivamente despraza a colonia de fungos e máis cedo se recupera a onicomicose. Este mecanismo explica tamén o feito de que os fungos nas unhas afecten principalmente a persoas maiores de 40 anos: as súas unllas medran moito máis lentamente que as dos mozos.
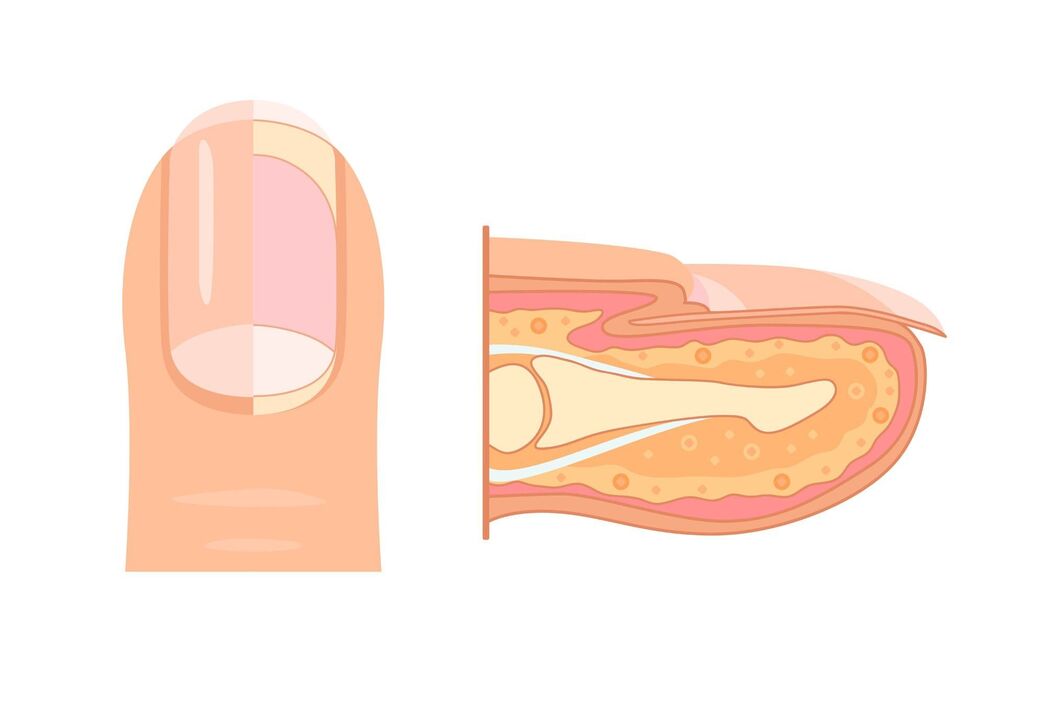
Síntomas de onicomicose
A medida que avanza a onicomicose, os síntomas da enfermidade fanse máis pronunciados.
Os principais síntomas da onicomicose:
- cambio da cor da placa ungueal a amarelo, negro, verde, marrón ou gris;
- separación da placa ungueal da cama;
- cambio no grosor da placa ungueal;
- koilonychia - a unha vólvese cóncava, en forma de culler de té;
- onicogrifosis: a unha dobra como o peteiro dunha ave de rapiña;
- engrosamento do leito ungueal;
- cambio na superficie da placa ungueal: formación de fosas, sucos, cristas;
- inflamación do pregamento da unha.
Complicacións da onicomicose
Sen tratamento, a onicomicose en pacientes con diabetes pode levar a complicacións graves, como o pé diabético - defectos ulcerativos dos tecidos brandos con danos nos tendóns e as estruturas óseas.
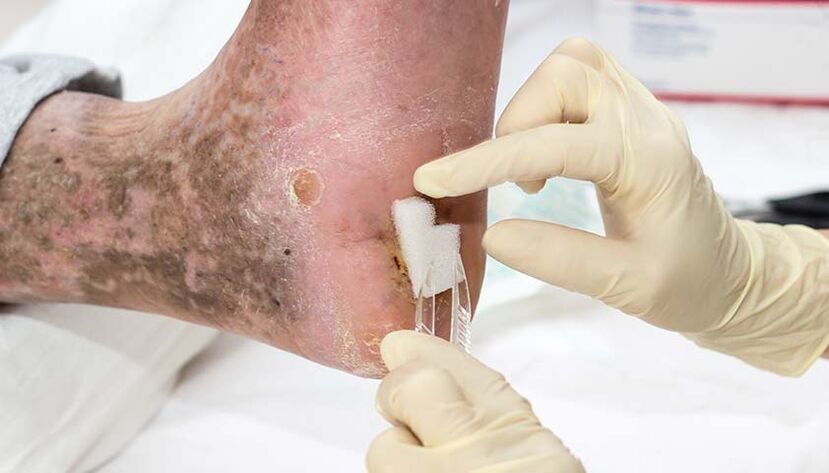
Nas persoas cunha infección fúngica a longo prazo, así como nun contexto de inmunodeficiencia, a onicomicose pode provocar unha reacción alérxica grave. Isto explícase polo feito de que a colonia de fungos e os seus produtos metabólicos actúan como sensibilizadores - disparadores aos que o corpo reacciona con maior sensibilidade.
Como resultado, fórmase unha reacción alérxica, que pode ter varias manifestacións: un curso máis grave de asma bronquial, aparición de focos de eczema microbiano e desenvolvemento de urticaria.
Complicacións comúns da onicomicose:
- pé diabético;
- reaccións alérxicas;
- a erisipela crónica das extremidades é unha lesión cutánea infecciosa;
- linfostase - retención de líquido linfático nos tecidos;
- elefantiasis (elefantiasis, elefantiasis) é un edema linfático progresivo ao mesmo tempo que a substitución do tecido graxo subcutáneo por tecido conxuntivo.
Diagnóstico de onicomicose
O diagnóstico e tratamento da onicomicose é realizado por un dermatólogo. Na cita, o médico valorará o estado das uñas, a pel, as mucosas e o cabelo do paciente. Realizará unha dermatoscopia e examinará a pel con aumento. Paralelamente ao exame, o especialista recollerá a anamnese e preguntará ao paciente sobre o seu estilo de vida, a calidade da nutrición, os hábitos domésticos e os procedementos de coidado. Se sospeita de onicomicose, o seu médico ordenará probas de laboratorio. O exame dos raspados da placa ungueal descartará ou confirmará unha infección fúngica. O médico tamén pode derivar o paciente para un exame e cultivo microscópicos.
A diabetes mellitus pode empeorar significativamente o curso da onicomicose e provocar complicacións graves. Estudos complexos poden excluír ou confirmar este diagnóstico. Un hemograma completo axuda a avaliar o estado xeral do paciente.
Tratamento da onicomicose
O tratamento da onicomicose pode ser local, sistémico ou combinado. Tamén pode ser necesaria a terapia correctora, que ten como obxectivo eliminar enfermidades concomitantes. Na terapia local, os medicamentos antifúngicos aplícanse directamente á placa ungueal e ás dobras das uñas. Neste caso, a droga concéntrase na superficie da unha e non penetra no torrente sanguíneo, eliminando o risco de efectos secundarios.
Non obstante, coa terapia local, a droga non sempre pode chegar á colonia de fungos, especialmente se está situada no leito ungueal. Antes de aplicar medicamentos tópicos, a parte afectada da unha debe ser eliminada. Na casa, podes usar un parche queratolítico: contén unha pequena cantidade de ácido e pode suavizar a unha.
A terapia sistémica permite que o axente antifúngico penetre na zona afectada a través do sangue, por moi profunda que estea oculta a colonia de fungos.
Os principais tipos de fármacos sistémicos para o tratamento da onicomicose:
- axentes antifúngicos;
- antisépticos - teñen efectos antifúngicos e antibacterianos;
- Os medicamentos multicomponentes tamén poden conter substancias antiinflamatorias.
O réxime de tratamento e a dosificación do medicamento son determinados polo médico. Na terapia combinada, o tratamento sistémico e local realízanse simultáneamente. Isto permítelle aumentar a eficacia do tratamento e acurtar a súa duración.
A terapia correctora está dirixida a tratar enfermidades concomitantes que poden complicar o curso da onicomicose. Estes son principalmente diabetes mellitus, patoloxías da tireóide e enfermidades vasculares (por exemplo, varices). As tácticas de tratamento son determinadas polo médico e outros especialistas especializados, que neste caso xestionan o paciente xuntos.
Previsión e prevención
Se consulta un médico de forma oportuna, o prognóstico da onicomicose é favorable: ata o 80% dos pacientes tratados con fármacos antifúngicos desfórmanse da enfermidade para sempre. Para previr a onicomicose, cómpre protexer os pés e as mans de factores irritantes e traumáticos e fortalecer o sistema inmunitario.
Medidas para previr a onicomicose:
- cambiar os calcetíns todos os días ou con máis frecuencia se os pés están suados ou mollados;
- aire ou zapatos secos despois de usar;
- non use zapatillas compartidas cando visite;
- non te probes os zapatos nunha tenda cos pés descalzos;
- use unha toalla persoal para os pés;
- usar ferramentas individuais para o coidado das uñas (pinzas, limas);
- usar zapatos na piscina ou na sauna;
- supervisar a diversidade da súa dieta;
- evitar situacións estresantes.

























